Χρόνος ανάγνωσης 13 λεπτά
Γαστρεκτομή για καρκίνο στομάχου με εκτεταμένο λεμφαδενικό καθαρισμό (D2) . Γαστρεκτομή για καλοήθεις παθήσεις στομάχου και στρωματικούς όγκους (GIST).
Η Γαστρεκτομή είναι η χειρουργική αφαίρεση του στομάχου, ολόκληρου ή ενός τμήματός του. Πραγματοποιούμε αυτή την επέμβαση για την αντιμετώπιση του καρκίνου στομάχου και άλλων κακοηθειών, αλλά και για κάποιες καλοήθεις παθήσεις του στομάχου.
Ενδείξεις- Περιγραφή
• Ολική ή Υφολική (Μερική) Γαστρεκτομή για καρκίνο στομάχου
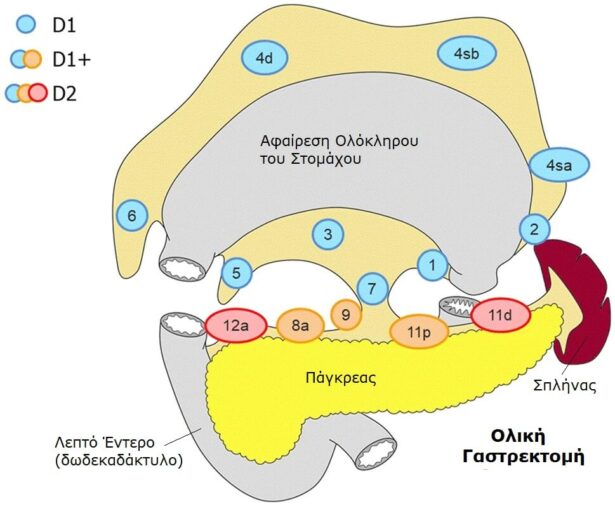
Η μόνη θεραπευτική επέμβαση για τον καρκίνο στομάχου, η οποία μπορεί να προσφέρει δυνατότητα μακροχρόνιας επιβίωσης, είναι η γαστρεκτομή, που πάντα πρέπει να συνοδεύεται από εκτεταμένο λεμφαδενικό καθαρισμό (D2 λεμφαδενικό καθαρισμό).
Για πολλούς ασθενείς, αυτό σημαίνει αφαίρεση όχι μόνο του ίδιου του όγκου, αλλά και αφαίρεση του στομάχου (ολόκληρου ή τμήματός του) μαζί με τις ομάδες λεμφαδένων που αντιστοιχούν στη συγκεκριμένη εντόπιση του όγκου. Σύμφωνα με τις μελέτες γνωρίζουμε ότι η επιβίωση αυξάνεται με την όσο το δυνατόν ευρύτερη εκτομή λεμφαδένων. Εξαίρεση αποτελεί ο αρχόμενος γαστρικός καρκίνος (early gastric cancer), ο οποίος δεν απαιτεί τόσο μεγάλης έκτασης λεμφαδενικό καθαρισμό.
•Διαβάστε περισσότερα για τον καρκίνο στομάχου εδώ
•Κατευθυντήριες Οδηγίες για την Αντιμετώπιση Καρκίνου Στομάχου 2021 (6th edition)
Απαραίτητη προϋπόθεση για την πραγματοποίηση μιας δυνητικά θεραπευτικής επέμβασης είναι να μην υπάρχουν μεταστάσεις σε άλλα όργανα ή διάσπαρτες μέσα στην κοιλιά. Στις περιπτώσεις αυτές η επέμβαση δεν έχει όφελος για τον ασθενή και δεν έχει ένδειξη. Μπορεί να χρειαστεί κάποιου είδους παρηγορική παρέμβαση όταν αποφράσσεται το στομάχι από τον όγκο, ή όταν αυτός αιμορραγήσει.
Η γαστρεκτομή, είτε ολική ή υφολική (μερική γαστρεκτομή), είναι η θεραπεία εκλογής για το αδενοκαρκίνωμα στομάχου, το πρωτοπαθές λέμφωμα στομάχου (που ξεκινά από το στομάχι), και τους στρωματικούς όγκους (GIST) στομάχου. Το αδενοκαρκίνωμα είναι ο συχνότερος τύπος κακοήθειας του στομάχου και είναι σε λιγότερες περιπτώσεις ιάσιμο, συγκριτικά με τα σχετικά σπάνια GIST και το λέμφωμα, για τα οποία η γαστρεκτομή προσφέρει καλές πιθανότητες επιβίωσης. Επίσης, τα δύο τελευταία δεν απαιτούν την ίδια έκταση λεμφαδενικού καθαρισμού, ενώ συνήθως αφαιρούμε τα GIST με περιορισμένες γαστρεκτομές (τμηματικές εκτομές), αναλόγως της θέσης και του μεγέθους τους.
Διαβάστε περισσότερα για τους στρωματικούς όγκους (GIST) εδώ

1) Ανοιχτή Γαστρεκτομή – Τεχνική
Πραγματοποιούμε την επέμβαση υπό γενική αναισθησία. Αρχικά κάνουμε μια τομή στην κοιλιά 20-25εκ, που ξεκινά ακριβώς κάτω από το στέρνο, μέχρι τον ομφαλό. Στη συνέχεια ελέγχουμε την κοιλιά για μεταστάσεις και αν ο έλεγχος είναι αρνητικός τότε ο προχωράμε στην επέμβαση.
Όταν εντοπίζουμε τον όγκο στο κατώτερο τμήμα του στομάχου, τότε κόβουμε και αφαιρούμε το περιφερικό τμήμα του (περιφερική γαστρεκτομή). Στη συνέχεια ενώνουμε το άνω τμήμα του στομάχου με το λεπτό έντερο ώστε να αποκαταστήσουμε την οδό αποχέτευσης του στομάχου.
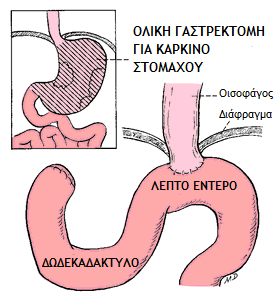
Εάν εντοπίσουμε τον όγκο στο άνω τμήμα του στομάχου, τότε κόβουμε και αφαιρούμε το άκρο του οισοφάγου και το άνω τμήμα του στομάχου. Ακολούθως ενώνουμε τον οισοφάγο με το περιφερικό τμήμα του στομάχου (κεντρική γαστρεκτομή), ή με το λεπτό έντερο (ολική γαστρεκτομή).
Ο χειρουργός αποφασίζει το είδος της επέμβασης ανάλογα με την έκταση της νόσου και τις ανάγκες του λεμφαδενικού καθαρισμού. Μαζί με το τμήμα του στομάχου αφαιρούμε en–block και όλους τους λεμφαδένες που είναι απαραίτητο για να ολοκληρώσουμε την ογκολογική επέμβαση. Σε περίπτωση που ο όγκος του στομάχου διηθεί κάποιο γειτονικό όργανο (πάγκρεας, σπλήνας, ήπαρ, παχύ έντερο) τότε αφαιρούμε και αυτό μαζί, ώστε να γίνει εκτομή σε υγιή όρια.


2) Λαπαροσκοπική Γαστρεκτομή – Τεχνική
Η γαστρεκτομή για καρκίνο στομάχου γίνεται τις περισσότερες φορές με την κλασική ανοιχτή μέθοδο, η οποία απαιτεί μια μεγάλη τομή στην κοιλιά. Παρ’ όλα αυτά, μερικοί εξειδικευμένοι χειρουργοί χρησιμοποιούν τη λαπαροσκοπική τεχνική. Η τεχνική αυτή απαιτεί μόνο λίγες μικρές τομές και γίνεται με τη βοήθεια ενός λαπαροσκοπίου και ειδικών εργαλείων. Το λαπαροσκόπιο είναι μια μακριά, λεπτή video camera που προβάλει την εικόνα των εσωτερικών οργάνων σε monitor για να βλέπει ο χειρουργός. Η γαστρεκτομή πραγματοποιείται μέσω αυτών των μικρών τομών. Η λαπαροσκοπική γαστρεκτομή μπορεί να εφαρμοστεί για αντιμετώπιση GIST, λεμφωμάτων αλλά και καρκίνου. Απαραίτητο είναι ο χειρουργός να έχει εμπειρία στη χειρουργική του στομάχου και στην προηγμένη λαπαροσκοπική χειρουργική. Έτσι λοιπόν θα μπορεί να εφαρμόσει όλες τις αρχές της ογκολογικής γαστρεκτομής και του λεμφαδενικού καθαρισμού.
Τα πλεονεκτήματα της λαπαροσκοπικής γαστρεκτομής περιλαμβάνουν λιγότερο μετεγχειρητικό πόνο, μικρότερη διάρκεια νοσηλείας, και ταχύτερη επάνοδο των ασθενών στις καθημερινές τους δραστηριότητες.
• Γαστρεκτομή λόγω έλκους στομάχου
Σε μερικές περιπτώσεις χρησιμοποιούμε τη γαστρεκτομή για την αντιμετώπιση βαριών μορφών πεπτικού έλκους ή των επιπλοκών του. Αντιμετωπίζουμε την πλειοψηφία των πεπτικών ελκών (στομάχου ή δωδεκαδακτύλου) φαρμακευτικά. Παρόλ’ αυτά η μερική γαστρεκτομή είναι μερικές φορές αναγκαία σε ασθενείς με επιπλοκές. Αυτές περιλαμβάνουν ασθενείς που δεν έχουν ικανοποιητική ανταπόκριση στη φαρμακευτική θεραπεία, εκείνους που παρουσιάζουν αιμορραγίες ή διάτρηση έλκους, καθώς και εκείνους που αναπτύσσουν πυλωρική στένωση, δηλαδή απόφραξη στην έξοδο του στομάχου προς το λεπτό έντερο.
Η χειρουργική επέμβαση για σοβαρού βαθμού πεπτικό έλκος είναι γνωστή επίσης και ως αντρεκτομή. Η αντρεκτομή είναι μια μερική γαστρεκτομή κατά την οποία αφαιρούμε το άντρο (ένα τμήμα του στομάχου). Για τα έλκη δωδεκαδακτύλου, η αντρεκτομή μπορεί να συνδυαστεί με άλλες χειρουργικές επεμβάσεις που έχουν ως στόχο τη μείωση της παραγωγής γαστρικού οξέος. Το τελευταίο ενοχοποιείται για τη δημιουργία των ελκών. Η συμπληρωματική αυτή επέμβαση είναι συνήθως κάποιος τύπος βαγοτομής (vagus= πνευμονογαστρικό νεύρο). Ειδικότερα η εκτομή αυτού του νεύρου απονευρώνει την περιοχή του στομάχου που είναι υπεύθυνη για την παραγωγή οξέος.
Μπορούμε να πραγματοποιήσουμε τις επεμβάσεις για το έλκος του στομάχου και λαπαροσκοπικά με επιτυχία. Είναι τεχνικά απαιτητικές επεμβάσεις, αλλά λιγότερο από τις γαστρεκτομές για καρκίνο αφού δεν είναι απαραίτητος ο λεμφαδενικός καθαρισμός.
• Παρηγορικές επεμβάσεις
Όταν ο καρκίνος του στομάχου διηθεί γειτονικά ζωτικά όργανα ή έχει κάνει απομακρυσμένες μεταστάσεις είναι μη θεραπεύσιμος. Στις περιπτώσεις αυτές ρόλο έχουν η χημειοθεραπεία και η ακτινοθεραπεία ώστε να βελτιώσουν τα συμπτώματα (πόνος, δυσφαγία κλπ). Ο ρόλος της χειρουργικής είναι περιορισμένος και έχει στόχο μόνο τη βελτίωση της ποιότητας ζωής (παρηγορικές επεμβάσεις). Αυτές τις επιλέγουμε μόνο σε περιπτώσεις απόφραξης του στομάχου, με συνοδό αδυναμία λήψης τροφής. Επίσης και σε περιπτώσεις αιμορραγίας του όγκου, η οποία δεν μπορεί να αντιμετωπιστεί με άλλα μέσα και είναι απειλητική για τη ζωή του ασθενούς.
Γαστρεκτομή για Καρκίνο Στομάχου – Κίνδυνοι & Επιπλοκές
Η γαστρεκτομή για καρκίνο στομάχου είναι εξαιρετικά βαρεία επέμβαση και έχει υψηλά ποσοστά επιπλοκών (15-25%). Η θνητότητα φτάνει το 1-3%.
Μετά το χειρουργείο ο ασθενής μπορεί να χρειαστεί να μεταφερθεί στη μονάδα εντατικής θεραπείας, συνήθως, για ένα βράδυ. Έχει διάφορους σωλήνες παροχέτευσης στην κοιλιά και ουροκαθετήρα. Η νοσηλεία διαρκεί περίπου 8-10 ημέρες μετά το χειρουργείο.
Οι επιπλοκές της γαστρεκτομής που μπορεί να προκύψουν διεγχειρητικά ή άμεσα μετεγχειρητικά είναι:
- Επιπλοκές της επέμβασης: όπως τραυματισμός οργάνων, παγκρεατίτιδα, φλεγμονές τραυμάτων, ενδοκοιλιακά αποστήματα, διαρροή από τις αναστομώσεις και από τα σημεία διατομής και συρραφής του στομάχου και του λεπτού εντέρου, κλπ.
- Γενικές επιπλοκές: (μπορεί να συμβούν σε οποιαδήποτε επέμβαση, παρ’ όλα αυτά είναι αυξημένες όσο βαρύτερη είναι η επέμβαση) αιμορραγία, φλεβική θρόμβωση, πνευμονική εμβολή, έμφραγμα μυοκαρδίου, καρδιακές αρρυθμίες, αλλεργίες, και λοιμώξεις.
- Επιπλοκές αναπνευστικού: όπως αναπνευστική ανεπάρκεια, ατελεκτασίες πνεύμονα, πνευμονία κλπ.
Μακροχρόνιες επιπλοκές
Η χειρουργική του στομάχου είναι αποτελεσματική και οι περισσότεροι ασθενείς έχουν καλή ποιότητα ζωής μετά από τη γαστρεκτομή. Κατά συνέπεια το μεγαλύτερο ποσοστό των ασθενών διατηρούν φυσιολογική όρεξη και τρώνε φυσιολογικά.
Κάποιοι όμως μπορεί να παρατηρήσουν διαταραχές της όρεξης, της πρόσληψης τροφής και απώλεια βάρους μετεγχειρητικά. Πολύ μικρό ποσοστό ασθενών μπορεί να αντιμετωπίσουν μακροχρόνιες επιπλοκές.
Μετά τη γαστρεκτομή, μπορούν να προκύψουν διάφορα προβλήματα που έχουν σχέση με την πρόσληψη της τροφής. Αυτά συμβαίνουν κυρίως διότι το στομάχι, που χρησιμεύει για την αποθήκευση των τροφών, είναι μειωμένο σε χωρητικότητα μετά το χειρουργείο. Επίσης η απονεύρωση του στομάχου μειώνει την κινητικότητα του. Η ένωση του στομάχου με το λεπτό έντερο μπορεί να στενέψει από την ανάπτυξη ουλώδους ιστού ή έλκους. Η στένωση αυτή παρεμποδίζει την κένωση του στομάχου, συμβάλλοντας στα συμπτώματα. Οι μακροχρόνιες αυτές επιπλοκές μετά την αφαίρεση στομάχου δεν είναι ιδιαίτερα συχνές. Συνήθως βελτιώνονται με το χρόνο και αντιμετωπίζονται με λήψη μικρών και συχνών γευμάτων ή και κατάλληλη φαρμακευτική αγωγή. Σπάνια χρειάζονται κάποια παρέμβαση ενδοσκοπική ή χειρουργική.
Οι ασθενείς που έχουν υποβληθεί σε γαστρεκτομή πρέπει να ελέγχονται τακτικά για ελλείψεις βιταμινών και στοιχείων των οποίων η απορρόφηση διαταράσσεται. Αυτές περιλαμβάνουν: βιταμίνη B12, φυλλικό οξύ, σίδηρος και ασβέστιο. Σε περίπτωση έλλειψης θα πρέπει οι ασθενείς να λαμβάνουν τα κατάλληλα συμπληρώματα διατροφής.
Σύνδρομο Dumping
Μερικοί ασθενείς έχουν ζαλάδες, αίσθημα παλμών ή ταχυκαρδία, ιδρώτες, ναυτία και εμέτους μετά το γεύμα. Συνήθως αυτά αποτελούν συμπτώματα ενός συνδρόμου, που ονομάζουμε σύνδρομο Dumping (το στομάχι “αδειάζει” γρήγορα τις τροφές προς το λεπτό έντερο). Το γεγονός αυτό έχει σαν αποτέλεσμα μεγάλες διακυμάνσεις στα επίπεδα του σακχάρου αίματος λόγω ταχείας απορρόφησης και ταχέων μεταβολών των ορμονών του εντέρου. Το σύνδρομο είναι αρκετά σπάνιο και συνήθως παρατηρούμε μείωση της έντασής του με το χρόνο. Το αντιμετωπίζουμε με κατάλληλη προσαρμογή της διατροφής και του τρόπου λήψης του γεύματος. Έτσι λοιπόν προτείνουμε τη λήψη μικρότερων και συχνότερων γευμάτων και τον περιορισμό υγρών και ζάχαρης.
Πρόγνωση & Επιβίωση μετά ολική ή υφολική γαστρεκτομή για καρκίνο στομάχου
Η συνολική επιβίωση μετά ολική ή υφολική (μερική) γαστρεκτομή για καρκίνο στομάχου ποικίλει πολύ. Εξαρτάται κυρίως από τη ριζικότητα του χειρουργείου και την οριστική σταδιοποίηση της νόσου που γίνεται με τη βιοψία του υλικού που αφαιρέθηκε.
Η πρόγνωση των ασθενών με καρκίνο στομάχου είναι σχετική με:
- το βάθος διήθησης του όγκου στο τοίχωμα του στομάχου,
- τη διήθηση ή όχι λεμφαδένων
- την παρουσία ή όχι απομακρυσμένων μεταστάσεων.
Ο βαθμός διαφοροποίησης του όγκου (grade) μπορεί επίσης να προσφέρει πληροφορίες σχετικά με την πρόγνωση. Για πρώιμο καρκίνο στομάχου, η 5ετής επιβίωση είναι μεγαλύτερη από 95%. Όσο πιο προχωρημένο είναι το στάδιο τόσο χειρότερη είναι η πρόγνωση.
Πριν το χειρουργείο
Ο χειρουργός πρέπει να εκτιμήσει προσεκτικά την κατάσταση υγείας του κάθε ασθενή προτού προτείνει τη χειρουργική αντιμετώπιση. Εάν ο ασθενής είναι υποψήφιος, ο χειρουργός πρέπει να του εξηγήσει αναλυτικά τα οφέλη, τους κινδύνους, και τις επιπλοκές της γαστρεκτομής που είναι πολύ σοβαρές.
Η προεγχειρητική εκτίμηση περιλαμβάνει εξετάσεις αίματος, ακτινογραφία θώρακος, λειτουργικές δοκιμασίες αναπνευστικού και ενδελεχή καρδιολογικό έλεγχο. Οι εξετάσεις αυτές πρέπει να γίνουν τις τελευταίες μέρες πριν το χειρουργείο έτσι ώστε ο χειρουργός να συγκεντρώσει χρήσιμες πληροφορίες για την υγεία του ασθενούς προεγχειρητικά.
Πριν το χειρουργείο, θα χρειαστεί επίσης εξέταση από τον υπεύθυνο αναισθησιολόγο. Αυτός θα λάβει ένα σύντομο ιστορικό για πιθανά παλιά χειρουργεία και θα εξηγήσει στον ασθενή τη διαδικασία της αναισθησίας.
Όλοι οι ασθενείς που υποβάλλονται σε γαστρεκτομή χρειάζεται να ακολουθήσουν υδρική δίαιτα τη μέρα πριν το χειρουργείο.
Επειδή η γαστρεκτομή γίνεται υπό γενική αναισθησία, δεν επιτρέπεται η λήψη υγρών μετά τα μεσάνυχτα της προηγούμενης ημέρας. Συνήθως ο ασθενής κάνει εισαγωγή στο νοσοκομείο την προηγούμενη μέρα της επέμβασης.
Μετά το χειρουργείο
Μετά το χειρουργείο ο ασθενής έχει μερικά σωληνάκια που βγαίνουν από μικρές τρύπες στην κοιλιά (παροχετεύσεις) και ουροκαθετήρα. Αφαιρούμε τις παροχετεύσεις μετά από 3-4 ημέρες. Συνήθως υπάρχει και ένας λεπτός σωλήνας που περνάει από τη μύτη προς το στομάχι (ρινογαστρικός σωλήνας), τον οποίο αφαιρούμε επίσης μετά από 3-4 μέρες.
Κατά τις πρώτες ώρες που ακολουθούν το χειρουργείο, μπορεί να υπάρχει πόνος από την τομή στην κοιλιά. Για αυτόν τον λόγο ο ασθενής λαμβάνει παυσίπονα. Σε 4-5 μέρες, μετά από έλεγχο των αναστομώσεων, οι ασθενείς αρχίζουν να πίνουν υγρά από το στόμα και σταματάει η ενδοφλέβια χορήγηση ορών. Η σίτιση μετά από γαστρεκτομή προχωράει σταδιακά, με ρευστές και μαλακές τροφές.
Εφόσον η μετεγχειρητική πορεία κυλήσει ομαλά, οι ασθενείς μπορούν να πάρουν εξιτήριο από το νοσοκομείο σε 8-10 μέρες περίπου.
Μετεγχειρητική παρακολούθηση- Follow up
Μετά την επέμβαση ο ασθενής χρειάζεται 4-6 εβδομάδες για να αναρρώσει. Ανάλογα με τα αποτελέσματα της βιοψίας μπορεί να χρειαστεί κάποιου είδους συμπληρωματική θεραπεία (χημειοθεραπεία ή και ακτινοθεραπεία). Η θεραπεία αυτή πρέπει να ξεκινήσει 4-6 εβδομάδες μετά το χειρουργείο.
Μετά την ολοκλήρωση της θεραπείας για τον καρκίνο στομάχου ο ασθενής πρέπει να έχει τακτική παρακολούθηση. Έτσι εντοπίζουμε έγκαιρα πιθανές υποτροπές και προχωράμε στην αντιμετώπισή τους εάν χρειαστεί. Προτείνουμε follow-up αρχικά ανά 3μηνο για τον πρώτο χρόνο και μετά ανά 6μηνο έως τα 5 χρόνια. Αυτό περιλαμβάνει μια σειρά εξετάσεων όπως, κλινική εξέταση, εξετάσεις αίματος, αξονικές τομογραφίες, ενδοσκοπήσεις, ή άλλες εξετάσεις. Μετά από ολική γαστρεκτομή παρακολουθούμε περιοδικά τα επίπεδα ορισμένων βιταμινών και μετάλλων στο αίμα. Ο έλεγχος αυτός περιλαμβάνει τη βιταμίνη Β12, το ασβέστιο και τον σίδηρο. Σε περίπτωση ελλειμμάτων θα πρέπει ο ασθενής να λάβει συμπληρώματα διατροφής.
